Где сделать узи коленного сустава в красноярске. Узи коленного сустава сделать в красноярске
УЗИ коленного сустава - УЗИ в Красноярске для всей семьи
Различные заболевания с вовлечением сухожилий, сосудов, нервов, суставов и параартикулярный структур колена могут быть точно оценены нами в Красноярске с помощью УЗИ. Исследования УЗИ коленного сустава в Красноярске в нашей клинике проводится платно по низкой цене с помощью широкополосного линейного датчика, который работает в диапазоне частот 5-10 МГц. Для оценки подколенной ямки, используется линейный или конвексный датчик с основной частотой 5 МГц. УЗИ может помочь указать, есть ли повреждения основных стабилизаторов колена, которые является по сути основной причиной нестабильности сустава. Главные стабилизаторы представлены мощными связками и мышцами, которые связывают бедро и голень вместе. Движения в колене включают сгибание и разгибание, а также легкая степень внутренней и наружной ротации, отведения и приведения.
С другой стороны, УЗИ колена - метод имеет определенные ограничения в оценке нарушений, влияющих колена мениски и крестообразные связки. С виду врач может игнорировать эти ограничения, знание предполагаемого клинического диагноза важна для эксперта во избежание неуместных исследований.
Суставы и связочные комплексы коленного сустава, исследуемые на УЗИ.
Колено состоит из трех отдельных синовиальных суставов, которые могут быть оценены с достаточно высокой точностью на УЗИ коленного сустава в Красноярске. Это бедренноберцовый, пателлофеморальный и небольшой межберцовый сустав. У некоторых пациентов, может быть четвертый вид артикуляции, который существует между латеральным мыщелком, малоберцовой костью, добавочной сесамовидной костью, куда в проксимальном отделе заключены еще сухожилия латеральной головки икроножной мышцы.
Бедренноберцовый сустав состоит из двух отделов: медиального и латерального. Медиальный состоит из крупного медиального мыщелка и вогнутой стороной медиального плато большеберцовой кости и имеет более широкий переднезадний диаметр по сравнению с латеральной стороной. Боковой отдел колена образуется меньшего размера латеральным мыщелком и плоской или выпуклой суставной поверхности латерального плато большеберцовой кости. Медиальная сторона придает устойчивость суставу, а латеральная позволяет быть ему мобильным.
 УЗИ коленного сустава в КрасноярскеРога латерального и медиального менисков коленного сустава хорошо просматриваются на УЗИ и состоят из волокнистой хрящевой ткани, которая должна способствовать увеличению конгруэнтности между выпуклостью мыщелков бедра и большеберцовой кости относительно плоской поверхности. Кроме того, они значительно повышают устойчивость соединения, передающие почти 60% сил, приложенных во время осевой нагрузки на кости. Стабильность бедренноберцового сустава, по существу, поддерживает суставная капсула (это плотная волокнистая структура, сращенная с костью и надкостницей). По краям суставных хрящей, несколько мощных связок и действия параартикулярный мышц также стабилизируют колено. К наиболее важным связкам коленного сустава относятся коллатеральные и крестообразные связки.
УЗИ коленного сустава в КрасноярскеРога латерального и медиального менисков коленного сустава хорошо просматриваются на УЗИ и состоят из волокнистой хрящевой ткани, которая должна способствовать увеличению конгруэнтности между выпуклостью мыщелков бедра и большеберцовой кости относительно плоской поверхности. Кроме того, они значительно повышают устойчивость соединения, передающие почти 60% сил, приложенных во время осевой нагрузки на кости. Стабильность бедренноберцового сустава, по существу, поддерживает суставная капсула (это плотная волокнистая структура, сращенная с костью и надкостницей). По краям суставных хрящей, несколько мощных связок и действия параартикулярный мышц также стабилизируют колено. К наиболее важным связкам коленного сустава относятся коллатеральные и крестообразные связки.
Опорные конструкции на медиальной стороне коленного сустава можно исследовать на УЗИ, поскольку состоят из трех основных слоев. Самый поверхностный состоит из фасции голени, которая сливается с промежуточным слоем в виде медиального удерживателя надколенника. Промежуточный слой содержит поверхностную часть медиальной коллатеральной связки, которая является сильной структурой в виде ленты идущей прямо и вертикально от медиального надмыщелка бедренной кости (примерно на 5 см выше линии стыка) и снизу граничит в медиальной части большеберцовой кости примерно на 6-7 см ниже сустава и кзади. При УЗИ колена, поверхностная часть медиальной коллатеральной связки похожа на сплюснутые полосы примерно 15 мм в ширину и 10-11 см в длину. Глубокий слой состоит из суставной сумки, который становится утолщенным в глубокой части медиальной коллатеральной связки. На УЗИ видно, что коленные суставы окружены синовиальной мембраной и слоем гиалинового хряща, который покрывает костные концы. В большинстве случаев, небольшой межберцовый сустав полностью отделен от большего бедренноберцового сустава, хотя связь между ними была описана примерно у 10% здоровых людей.
Мениски являются хрящевыми клиньями соответствующей формы между костьми суставных мыщелков большеберцовой и бедренной кости. Они служат для смягчения воздействия бедренной кости по большеберцовой при нагрузках. Медиальный мениск больше и имеет больший радиус кривизны, чем его латеральный аналог. Медиальный мениск более прочно прикреплен к кости, чем латеральный мениск, позволяя проводит более активные боковые движения мениска при сгибании и разгибании. В мениски поступает кровь из сосудистой ножки, которая поступает на периферию капсулы мениска. Кровоснабжения в мениске становится все более скудной от свободного края по направлению к центру и снижается в целом у пожилых пациентов. Поэтому при болях и травмах коленного сустава первичным методом диагностики повреждения менисков оказывается УЗИ в Красноярске.
ouzi.ru
Сделать УЗИ коленных суставов ребенку в Красноярске
Несмотря на наличие множества современных диагностических процедур наиболее безболезненным, безопасным и при этом достаточно информативным считается УЗИ коленных суставов у ребенка. Детская клиника ИПМ в Красноярске оборудована самым высокоточным аппаратом ультразвуковой диагностики, поэтому процедура будет быстрой, данные исследования достоверными, а ребенок спокойным и расслабленным. Исследование позволяет сделать оценку состояния всех частей коленного сустава ребенка, выявить нарушения, опухоли, выпот или новообразование, что является весомым аргументом для назначения правильной консервативной терапии.
Неинвазивный способ изучения коленных суставов детей – это визуальная оценка состояния не только костей, но и сухожилий, мышечных связок, хрящевых пластин, и при выявлении патологии в суставе за счет назначенного лечения можно предотвратить развитие заболевания или своевременно начать лекарственную терапию.
Основные показания к процедуре
Малыши, которые уже встают на ножки, ползают и начинают ходить могут получить случайную травму коленей, и поэтому первым показанием к УЗИ являются именно травмы суставов. Если ребенок жалуется на боль в коленях при беге или ходьбе, если вы замечаете чуть слышное похрустывание в коленях малыша во время игры или видите явную припухлость коленочек – это уже повод обратиться к врачу. При любом подозрении на воспалительный процесс необходимо пройти полное обследование.
В более сложных случаях, когда исследование необходимо сделать для забора анализа (пункция), видимая на экране монитора игла даст возможность провести забор точно. Так же прибор используется в процессе хирургического вмешательства.
Как сделать УЗИ коленного сустава ребенку
Поскольку возрастных ограничений к данному виду диагностики нет, исследование можно проводить ребенку любого возраста. Процедура проводится быстро, врач после нанесения на кожу малыша гипоаллергенного геля специальным прибором будет водить по коленке с разных сторон. Задача мамы – обеспечить видимость игры, тогда малыш не будет протестовать. Дети дошкольного возраста понимают объяснение врача и легко выполняют все требования специалиста. Результаты можно получить сразу после исследования, что важно при дальнейшем лечении.
Вопрос как подготовить ребенка к процедуре практически не стоит, поскольку никаких болевых ощущений ребенок испытывать не будет. Еще один весомый аргумент в пользу данного способа диагностики – это возможность многократного безопасного поведения УЗИ для ребенка, т.е. процесс излечения можно таким образом контролировать.
ЗВОНИТЕ И ЗАПИСЫВАЙТЕСЬ
ПО ТЕЛЕФОНУ
200-50-03
www.ipm-kids.ru
Где сделать узи коленного сустава в красноярске
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.Подробнее здесь…
Как показывает практика, УЗИ плечевого сустава и других элементов скелета показывает полную картину наличия дефектных образований в обследуемой структуре тканей. Данная методика в современной медицине устанавливает тяжесть недуга, диагностирует появление новых отклонений и наличие кровотечения в полость костей, а также определяет нарушения в нервных волокнах. УЗИ по сравнению с рентгенографией обладает большей информативностью и дешевизной, если сравнивать с МРТ. Протокол обследования можно получить сразу после проведения процедуры.
Принципы метода
Ультразвуковое исследование можно было сделать еще в тридцатые годы двадцатого века. Данная методика, как и МРТ, основана на применении ультразвуковых волн, колеблющихся на одной частоте. Как показывает техническая характеристика, УЗИ- прибор работает на частоте от 2 до 10 МГц. За счет акустического сопротивления суставных материй происходит отображение информации через усиливающий узел и анализатор. Для преодоления воздушной прослойки, как и в МРТ, между элементом прибора и кожей перед процедурой накладывается специальное гелиевое вещество.
На дисплее прибора формируются картинка структуры и частей диагностируемого органа. Таким образом на экране можно наблюдать структуру мягких тканей и мышц левого или правого плеча, связочных узлов и сухожильных волокон, а также состояние сосудистых каналов.
С помощью такой процедуры, кроме анализа патологий, можно устанавливать двигательную способность левого или правого плеча, что очень важно при определении различных травм. То есть, протокол после проведения данного исследования, как и после МРТ, помогает доктору определить тяжесть повреждения сустава и нервных волокон.
Приоритетные особенности
Ультразвуковое обследование сустава плеча, как и других частей тела, по сравнению с другими можно характеризовать наличием целого ряда преимуществ. К ним надо отнести:
- при установлении причины такого недуга, как импинджмент синдром, пациент не подвергается вредному облучению;
- простота в управлении и эксплуатации прибора, он легко настраивается перед диагностированием мягких тканей;
- данную методику можно применять многократно;
- вращательная манжета сустава плеча проверяется без болевых ощущений;
- высокая степень разрешения устройства, позволяющая детально рассмотреть исследуемый участок и установить причину такой патологии, как импинджмент синдром плеча;
- протокол результата можно получить сразу после диагностики и перед посещением лечащего врача;
- устройством можно проводить обследование маленьких детей без каких-либо последствий.
Главное преимущество прибора УЗИ – это то, что без особенных затрат легко определяется импинджмент синдром, возникающий при вращении манжета сустава плеча.
Также устанавливаются причины других неприятных проявлений, таких как хруст, щелчки, ограничение движения и опухолевые образования.
Обнаружение патологий
УЗИ плеча назначают в самых оптимальных случаях, когда присутствует импинджмент синдром или другие патологии в виде разрыва нервных и сухожильных волокон, а также разрушений узлов связок. Для всего, что касается механических травм, таких как переломы и трещины, необходима рентгеновская диагностика.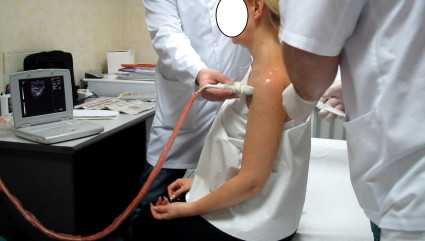
С помощью УЗИ плеча устанавливаются такие диагнозы, как порыв связок бицепса, влекущий за собой импинджмент синдром, также разрушение связок трицепса и повреждение боковых связующих тканей сустава. Еще диагностика плеча с помощью УЗИ покажет нарушение структуры нервов или их смещение и ущемление нервных окончаний, вызывающее импинджмент синдром.
Манипуляции при диагностировании
Многие считают, что перед проведением ультразвукового исследования плечевого сустава необходимо проводить специальную подготовку. Но на самом деле это не так. Например, когда установлен импинджмент синдром, то перед обследованием его причины не надо соблюдать специальной диеты и отменять прием каких-либо медикаментов. Единственным вопросом здесь может быть временное прекращение употребления мочегонных препаратов.
Норма получения объективного диагностирования заключается в том, что обследование должно выполняться, когда сустав не ограничен в движении. В ином случае протокол не будет отображать полную информацию. В ходе исследования патологий плеча с помощью ультразвукового аппарата необходимы такие манипуляции — сустав освобождается от одежды так, чтобы для обследования были открыта область лопатки ключицы. Диагностика проводиться в положении сидя. Само плечо обследуется, когда руки согнуты под прямым углом, лежа на коленях. Затем доктор попросит отвести руку в сторону и направить кисть вверх. На последнем этапе осмотра плечевого сустава пациента попросят прижать руку к торсу.
В положительном результате обследования не должно содержаться данных о наличии жидкости, о разрыве сухожилий бицепса и трицепса и о разрушениях хрящевой ткани. Нерв плечевого сустава в нормальном состоянии должен иметь длину 2,3 мм и ширину 4,6 мм.
2016-03-28
Многие женщины, предпочитающие носить узкие туфли на высоком каблуке, даже не знают о том, что такое неврома Мортона. Только когда начинаются боли, неудобство при хождении и прочие признаки патологии, появляется беспокойство. Однако врачебная помощь, полученная слишком поздно, зачастую бывает малоэффективна. Поэтому лучше заранее ознакомиться с основной информацией по данному вопросу. Это позволит избежать многих проблем в будущем.
Общие сведения
Болезнь Мортона или неврома стопы — это патологическое разрастание соединительной (фиброзной) ткани. Локализуется данное новообразование между средним и безымянным пальцем стопы вокруг поверхностной ветви подошвенного латерального нерва.
Подошвенный нерв расположен между трубчатыми костями, составляющими средний отдел стопы, — плюсну. При разрастаниях, спровоцированных болезнью Мортона, нерв подошвы сдавливается связкой, расположенной поперек стопы меж плюсневыми костями.
Сдавливание нерва локализуется чаще всего в 3-ем или в других межпальцевых промежутках. Боли, возникающие вокруг головок костей плюсны, называются метатарзалгия.
Неврома Мортона — не вполне правильное название в данном случае. Ведь новообразования, т. е. опухоли нерва — невромы, в данном случае не наблюдается. Возникает только патологическое утолщение нерва при сдавливании его фиброзной тканью. Поэтому данная патология получила другое название — периневральный фиброз.
Основные причины болезни Мортона
Самая распространенная причина развития межплюсневой невромы — длительные избыточные нагрузки на передний участок стопы. Их вызывают следующие причины:
- тесная модельная обувь на высокой шпильке;
- неправильная походка;
- постоянная ходьба на большие расстояния;
- избыточный вес;
- стоячее положение во время работы;
- интенсивные занятия спортом;
- плоскостопие;
- растущая косточка — Hallux valgus.
Другие причины развития невромы связаны с деформацией нерва вследствие разного рода травм стопы. Это может быть вывих, перелом или ушиб, вследствие которого развивается:
- гематома в области подошвенного нерва;
- поперечное плоскостопие.
Среди других недугов, провоцирующих развитие болезни Мортона, следует назвать:
- хронические инфекции стопы;
- воспаление слизистой суставной сумки — бурсит;
- атеросклероз или эндартериит облитерирующего типа;
- воспаление мышечных сухожилий — тендовагинит.
Под воздействием вышеперечисленных факторов общий пальцевый нерв находится в постоянном раздраженном или сдавленном состоянии. В результате начинается деформация оболочки, перерождение нервных волокон, разрастание фиброзной ткани. Со временем происходит сращивание эпинефральной ткани с прилегающими костно-мышечными тканями и формирование очагов воспаления.
Без надлежащего лечения болезнь прогрессируют, патологические процессы усугубляются. При появлении начальных признаков поражения подошвенного нерва необходимо немедленно обратиться к специалисту.
Симптоматика патологии
По мере разрастания соединительной ткани давление на подошвенный нерв постепенно увеличивается. Начинают появляться симптомы заболевания. Среди них следует назвать:
- болевой синдром;
- дискомфорт при ношении обуви;
- заметное уменьшение болей после снятия обуви;
- ощущение случайного предмета в обуви;
- боли при легком сдавливании пальцев в поперечном направлении;
- «прострел» в области пальцев;
- онемение пальцев и переднего отдела стопы.
При появлении хотя бы 1 или 2 из вышеописанных признаков следует незамедлительно показаться врачу для проведения обследования и лечения. Следует помнить, что патологический процесс постоянно усложняется. В итоге боли между пальцами становятся нестерпимыми. Человек может потерять способность ходить из-за утраты ортопедической функции стопы.
Диагностические мероприятия
После проведения анамнестической беседы специалист назначает различные исследовательские процедуры для получения необходимых клинических данных. Обычный осмотр стопы методом пальпации в большинстве случаев не позволяет обнаружить опухоль, обычно расположенную во внутреннем пространстве.
Основополагающей при диагностировании невромы Мортона считается сжатие стопы во фронтальной плоскости. Если при проведении данной процедуры наблюдается заметное усиление болевых ощущений в области плюсны, это считается однозначным симптомом невромы Мортона. Особенно если боль ощущается в межпальцевом пространстве и в пальцах стопы.
Для получения дополнительных сведений о степени развития заболевания, локализации патологического процесса и т. д. диагностика включает следующее:
- рентгенографическое исследование стопы;
- компьютерная томография;
- ультразвуковое исследование стопы;
- магниторезонансная томография;
- исследование при помощи хирургических инструментов для выявления возможных травм стопы.
После того как будут получены все необходимые данные, назначается индивидуальный курс лечения.
Консервативная терапия
Неврому Мортона можно лечить консервативным или оперативным путем. Консервативное лечение проводится комплексным курсом, включающим в себя пероральные препараты, инъекции, физиотерапию и другие лечебные процедуры.
Основополагающим моментом при лечении болезни является снижение интенсивности болевого синдрома. Для этого пациенту назначают препараты противовоспалительного действия:
- Диклофенак;
- Ибупрофен;
- Нимесулид.
Дополнительно проводятся инъекционное введение анестетиков местного действия и анестетическая блокада в области воспаленных участков стопы. Для снятия отечности и болевого синдрома проверенным средством является введение глюкокортикостероидов в область локализации опухоли.
Для повышения терапевтического эффекта больной проходит курсы таких физиотерапевтических процедур, как:
- магнитотерапия;
- электрофорез лекарственный;
- иглоукалывание;
- ударноволновая терапия.
Консервативное лечение обычно продолжается 3-4 месяца. В особо сложных случаях, когда терапевтические меры не приносят необходимого облегчения, больного лечат хирургическими способами.
Хирургическое лечение
Хирургическое лечение болезни Мортона предполагает проведение таких операций, как:
- рассечение межплюсневой поперечной связки;
- остеотомия (хирургический перелом) костей плюсны;
- эктомия поврежденного участка сдавленного нерва и удаление невромы.
Рассечение связки — несложная операция, которая длится не более четверти часа. После ее проведения пациент должен полежать примерно 2 — 3 часа. После этого больному разрешают ходить. В случае сильных болей назначаются необходимые анальгетики и противовоспалительные препараты.
Остеотомия, т. е. хирургический перелом, костей плюсны проводится для смещения головки плюсневой кости, пережимающей подошвенный нерв. Для проведения подобной операции хирург предварительно делает крошечный прокол, через который проводится процедура.
Рубцевания после остеотомии обычно не наблюдается. Кожа сохраняет свой естественный вид. Восстановительный период после операции, проведенной данным способом, самый продолжительный.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.Подробнее здесь…
Эктомия нерва — более сложная и продолжительная операция. В послеоперационный период у больного наблюдается онемение в межпальцевой области. Однако опорная функция стопы при этом не нарушается. Наложение десмургичесих повязок (шин) на стопу обычно не проводится.
Все операции осуществляются в условиях амбулатории. Обезболивание только местное. Госпитализация пациента не требуется. Достаточно нахождения под контролем специалиста в течение 2-3 часов. Снятие швов проводится через 2 недели.
Реабилитацию больной проходит в домашних условиях, на этот период (примерно 2 недели) ему назначается поддерживающая терапия, лечебная гимнастика, коррекция режима.
Коррекция режима
Основополагающий момент при лечении невромы Мортона — коррекция режима. В обязательном порядке пациенту рекомендуется ношение удобной обуви из мягких материалов, правильно подобранной по размеру и форме стопы. Главное при выборе обуви — по максимуму разгрузить передний отдел стопы в области плюсны и пальцев.
При необходимости рекомендуется использовать:
- ортопедические стельки;
- межпальцевые разделители;
- метатарзальные подушечки.
Обувная колодка необходима легкая и устойчивая. Она должна правильно повторять изгиб стопы. Пальцы во время хождения должны быть расположены свободно и удобно. При благоприятных результатах лечения через некоторое время допускается небольшой каблук типа танкетки.
Народные средства
Народные средства при невроме используются только для снятия болевых ощущений или снижения интенсивности болей. Обезболивающий эффект достигается при помощи различных согревающих процедур.
Траву полыни горькой необходимо измельчить для получения кашицы. Затем нанести на тампон из марли или мягкой ткани. Приложить к воспаленному участку стопы. Закрепить повязкой и оставить на 10-12 часов. Эффективность процедуры значительно повышается в состоянии отдыха. Поэтому желательно накладывать повязку перед ночным сном.
Чтобы сделать лечебную мазь, нужно свиной жир (100 г) нужно смешать с поваренной солью (1 ст.л.). Затем втереть в место локализации боли. Наложить повязку из марли и утепляющей ткани. Оставить на ночь.
Чтобы приготовить растирку, понадобятся следующие ингредиенты:
- поваренная соль — 2 ст.л.;
- жгучий перец (измельченный) — 2 стручка;
- сухая горчица — 2 ст. л.
Все продукты нужно перемешать в сухом виде и залить водкой (200 мл) или разведенным спиртом. Настаивать 7 дней, периодически взбалтывая. Затем процедить и натирать стопу перед ночным сном. Для сохранения тепла надеть теплые носки.
Перед ночным сном нужно приложить к воспаленному участку свежий лист капусты и закрепить его повязкой из бинта или мягкой ткани. Это преуменьшит воспаление и частично снимет боль.
Сухой лавровый лист и иглы сосны нужно пропустить через кофемолку и как следует перемешать. Затем добавить в размягченное сливочное масло 4 ст. ложки сухого сырья. Перемешать для получения однородной мази. Втереть в пораженный участок, накрыть мягкой тканью и надеть носки из натурального волокна.
Отвар семени льна снижает интенсивность воспалительного процесса при невроме Мортона. Для его приготовления нужно залить семя льна (4 ст. ложки) холодной кипяченой водой (1 л). Лучше в эмалированной кастрюле.
Довести до кипения и прокипятить на медленном огне в течение четверти часа. Постепенно остудить под салфеткой. Процедить через 3 слоя марли, слегка отжать и долить кипяченую воду до первоначального объема (1 л). Выпить понемногу в течение дня. Можно добавить лимонный сок для вкуса. Курс лечения — 15-20 дней. Основные противопоказания — гепатит, холецистит, гепатит.
Все народные средства можно применять только с разрешения лечащего врача. Проведение консервативного лечения при этом обязательно.
Профилактика
Предупредить развитие болезни Мортона помогут следующие меры:
- ношение удобной обуви, правильно подобранной по размеру;
- отказ от чрезмерных нагрузок на область плюсны и пальцев стопы;
- правильное питание;
- своевременное лечение ожирения и других заболеваний, создающих риск развития невромы Мортона;
- отказ от вредных привычек;
- регулярные физические упражнения, в том числе для укрепления стопы.
При работе в положении стоя, длительном хождении и ношении модельной обуви на высоком каблуке необходимо проводить специальную ортопедическую гимнастику, профилактический массаж стопы и расслабляющие ванночки. Обувь желательно подбирать с супинатором. Хорошо использовать специальные стельки, вкладыши и прокладки для обуви.
fiz.lechenie-sustavy.ru