Содержание
Лечение инфаркта миокарда в Красноярске
Лечение инфаркта миокарда в Красноярске: 12 врачей,
149 отзывов,
запись на приём. Выберите хорошего специалиста по лечению инфаркта миокарда в Красноярске и запишитесь на приём.
Инфаркт миокарда — это развитие некроза (омертвения) сердечной мышцы из-за остро возникшей недостаточности кровотока, при которой нарушается доставка кислорода к сердцу. Может сопровождаться болью в разных частях тела, нарушением сердечного ритма, головокружением, тошнотой, потливостью и другими симптомами. Требует незамедлительного лечения из-за высокой вероятности летальных исходов.
Читать полностью…
20 отзывов
Штегман Олег Анатольевич
Кардиолог
Стаж 28 лет
Высшая категория, д.м.н.
«Медюнион» на Курчатова
Клиника «ИПМ» на Аэровокзальной
Медицинский центр «TERVE» на Партизана Железняка
16 отзывов
Саракуло Любовь Васильевна
Кардиолог,
диетолог,
терапевт
Стаж 12 лет
Клиника «Здоровые дети и семья»
8 отзывов
Кабушева Оксана Назаровна
Кардиолог,
аритмолог
Стаж 17 лет
Высшая категория
Клиника «Свой Доктор Красноярск»
«Медюнион» на Курчатова
Дьякова Наталья Анатольевна
Кардиолог
Стаж 22 года
Медицинский центр «Компас Здоровья»
17 отзывов
Кутищев Константин Александрович
Кардиолог,
функциональный диагност
Стаж 38 лет
«Центр Современной Кардиологии» на Урванцева
Стоимость выезда врача к вам домой определяется удаленностью от клиники.
Уточняйте цену у администратора клиники.
64 отзыва
Черепнина Юлия Сергеевна
Кардиолог,
диетолог,
функциональный диагност
Стаж 20 лет
Медицинский центр «Медикал Он Груп»
Клиника «Здоровая семья»
4 отзыва
Баннаева Елена Андреевна
Кардиолог
Стаж 13 лет
к.м.н
«МКТ» на 9 Мая (ранее «Медицина компьютерных технологий»)
11 отзывов
Рыбьякова Вера Борисовна
Кардиолог
Стаж 24 года
Высшая категория
Краевая больница (ККБ)
Медицинский центр «ТриОмеД»
Медицинский центр «КлеверМед»
3 отзыва
Шматова Евгения Николаевна
Кардиолог
Стаж 8 лет
Клиника в «Зеленом городке»
СКЦ ФМБА на Коломенской (ФСНКЦ ФМБА)
Чупахин Сергей Анатольевич
Анестезиолог-реаниматолог
Стаж 30 лет
Краевая больница (ККБ)
5 отзывов
Галлингер Бирута Римантовна
Кардиолог
Стаж 29 лет
Высшая категория
Краевая больница (ККБ)
Медицинский центр «ТриОмеД»
Медицинский центр «КлеверМед»
1 отзыв
Панасенко Мария Олеговна
Кардиолог
Стаж 10 лет
1 категория
Частная скорая помощь «Краснео»
Лечение инфаркта миокарда в Красноярске
Мы часто и по разным поводам слышим фразу «сердечный приступ (heart attack)«, но что на самом деле скрывается за ней? Любой поисковик перенаправит и выдаст суровый диагноз «инфаркт миокарда».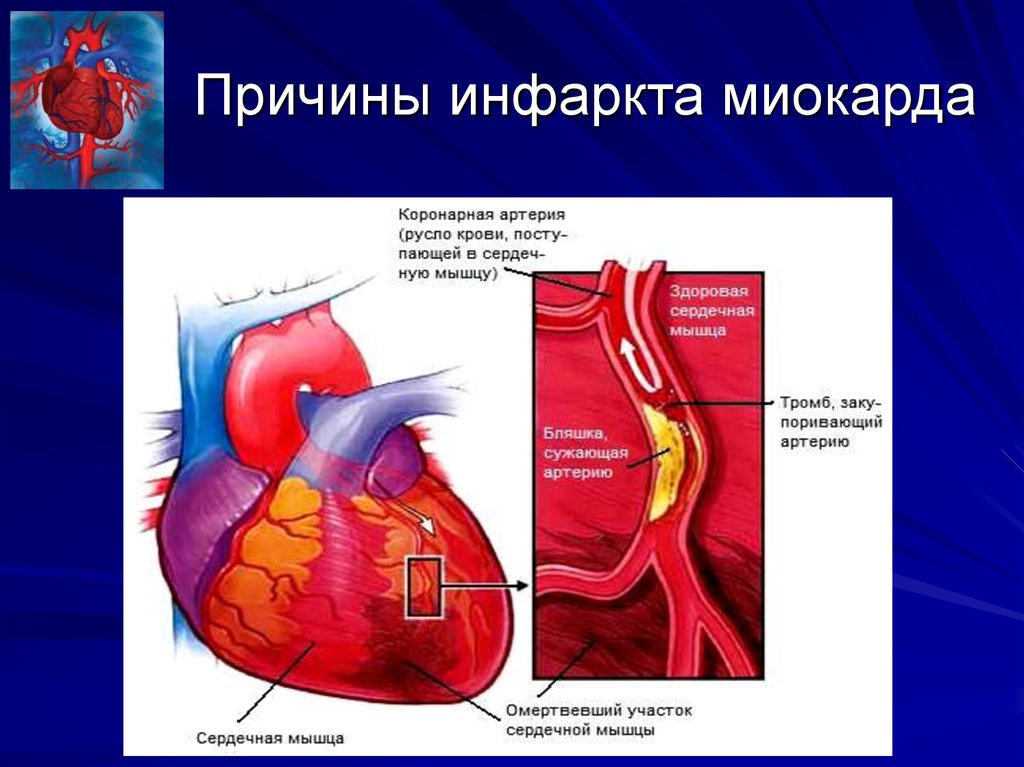 Этот действительно страшный недуг с каждым годом лечат всё более и более успешно. Живущим в Красноярске определенно повезло в том, что в нашем городе лечение острого инфаркта миокарда организованно на самом современном уровне с использованием последних достижений высоких технологий в медицине. Вклад в лечение инфаркта миокарда в Красноярске вносят ВСЕ лечебные учреждения — больницы, поликлиники, частные клиники. В чём заключается вклад «Центра Современной Кардиологии» в лечение острого инфаркта миокарда в Красноярске?
Этот действительно страшный недуг с каждым годом лечат всё более и более успешно. Живущим в Красноярске определенно повезло в том, что в нашем городе лечение острого инфаркта миокарда организованно на самом современном уровне с использованием последних достижений высоких технологий в медицине. Вклад в лечение инфаркта миокарда в Красноярске вносят ВСЕ лечебные учреждения — больницы, поликлиники, частные клиники. В чём заключается вклад «Центра Современной Кардиологии» в лечение острого инфаркта миокарда в Красноярске?
Отделение кардиотелеметрии позволяет выявить инфаркт с помощью ЭКГ по телефону, отделение кардиореабилитации проводит необходимый комплекс мероприятий по возвращению человека, перенесшего инфаркт миокарда, к обычной жизни, а кардиологи Центра решают сразу несколько задач: выявить ишемическую болезнь сердца на ранних стадиях, осуществляя профилактику инфаркта миокарда; продолжают лечение пациентов, выписанных после перенесенного инфаркта из стационара; направляют на современное высокотехнологичное лечение тех больных, кто перенес инфаркт миокарда «на дому». Читайте, коротко — о лечении инфаркта миокарда в Красноярске.
Читайте, коротко — о лечении инфаркта миокарда в Красноярске.
Так выглядит инфаркт на ЭКГ
I.Инфаркт. Что делать?
Что делать если у Вас или Ваших родных и близких появилась жгучая, давящая боль в груди отдающая (иррадиирующая) в челюсть, шею, левую руку, левое плечо, спину; холодный липкий пот; чувство страха смерти? Боль может появиться в покое или при физической нагрузке, сопровождаться одышкой, рвотой, ощущением перебоев в работе сердца.
Первое: обеспечить покой — положить, расстегнуть сдавливающую одежду, обеспечить поступление свежего воздуха.
Второе: дать рассосать одну-две таблетки нитроглицерина, либо брызнуть под язык одну-две дозы нитроспрея.
Третье: если через 7-10 минут после приема нитроглицерина боль не прошла — вызвать «Скорую помощь» и, затем, помочь прибывшим врачам погрузить заболевшего в автомобиль.
Всё это желательно сделать в первые шесть часов от развития первого приступа. Чем раньше пациенту будет оказана специализированная помощь — тем лучше прогноз.
II. Этапы лечения — «скорая», стационар
Врачи «скорой» записывают кардиограмму, вводят препараты для обезболивания, нитраты, проводят двойную дезагрегантную терапию (при отсутствии противопоказаний!) аспирином и клопидогрелем (или тикагрелором), вводят другие препараты для нормализации сердечного ритма, артериального давления, пульса и осуществляют транспортировку в стационар.
В больнице пациента с инфарктом миокарда, после осмотра кардиолога, госпитализируют в реанимационное отделение или палату интенсивной терапии, записывают ЭКГ, подтверждают диагноз инфаркта кардиоспецифическими ферментами (МВ-КФК, тропонины) и обеспечивают круглосуточный мониторинг жизненных функций.
При наличии в клинике рентгеноперационной пациенту проводится экстренная коронарография, которая очень часто, заканчивается одномоментной коронарной ангиопластикой.
Нередко состояние пациента оказывается очень тяжелым и это может потребовать проведения искусственной вентиляции легких, назначения инотропных препаратов («кардиотоников»), проведения временной эндокардиальной стимуляции, внутриаортальной баллонной контрпульсации, подключения аппаратуры heart-assistant (например, ЭКМО), а в некоторых случаях — проведения
экстренного кардиохирургического вмешательства.
III. Кардиореабилитация
Через несколько дней, после стабилизации состояния, пациент переводится в специализированное кардиологическое отделение, где лечение и обследования продолжаются. Когда состояние больного позволяет выписать его из стационара, то он направляется для амбулаторного лечения к кардиологу в поликлинику по месту жительства. В связи с дефицитом кардиологов в поликлиниках, на этом этапе лечения, пациент иногда попадает в частные клиники, например в клиники «Центра Современной Кардиологии».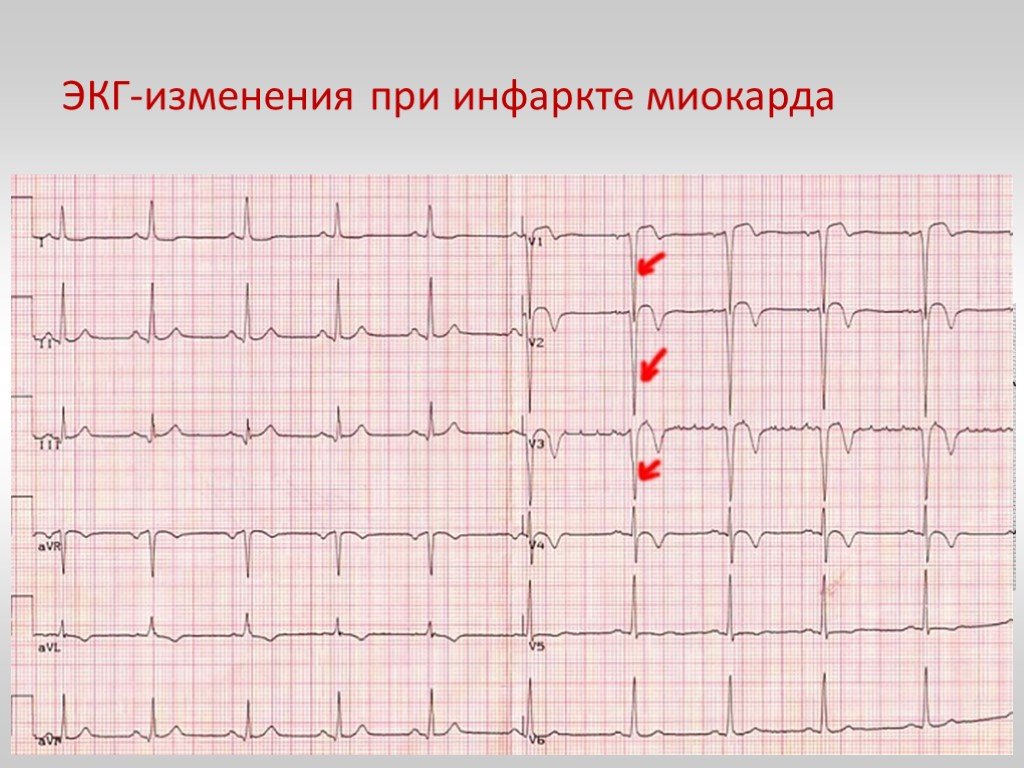 Большинство кардиологов нашего Центра имеют опыт работы в крупных стационарах и обеспечивают необходимую преемственность лечения. Восстановление после инфаркта растягивается на несколько месяцев. Реабилитация начинается еще в больнице, где попутно с приемом лекарственных препаратов и прохождением физиотерапевтических процедур постепенно наращивается интенсивность физических упражнений: сначала ходьба по ровной поверхности, затем — по лестницам. Лестница — хороший тест на готовность к активной жизни. Если пациент может в среднем темпе подняться на четвертый этаж, не ощущая боль в груди или одышку, значит, восстановление проходит успешно.
Большинство кардиологов нашего Центра имеют опыт работы в крупных стационарах и обеспечивают необходимую преемственность лечения. Восстановление после инфаркта растягивается на несколько месяцев. Реабилитация начинается еще в больнице, где попутно с приемом лекарственных препаратов и прохождением физиотерапевтических процедур постепенно наращивается интенсивность физических упражнений: сначала ходьба по ровной поверхности, затем — по лестницам. Лестница — хороший тест на готовность к активной жизни. Если пациент может в среднем темпе подняться на четвертый этаж, не ощущая боль в груди или одышку, значит, восстановление проходит успешно.
По окончанию амбулаторного лечения необходимо провести кардиореабилитацию, чтобы адаптировать человека к повседневной жизни. Такой комплекс лечебно-реабилитационных мероприятий проводится в специализированных кардиологических санаториях или профилакториях. В нашем Центре существует специализированное отделение кардиореабилитации, где на фоне лабораторных и функциональных исследований проводится велотренинг (или тредмил), групповая психотерапия, фитотерапия, ароматерапия и т. п.
п.
Так проходит операция аорто-коронарного шунтирования
В некоторых случаях инфаркт миокарда завершается формированием аневризмы левого желудочка, развитием хронической сердечной недостаточности. В этом случае кардиолог направит такого пациента на консультацию к кардиохирургу для обсуждения возможности проведения операции на открытом сердце в условиях искусственного кровообращения .
На схеме: коронарные артерии и тромб в стволе левой коронарной артерии
IV. Что такое инфаркт миокарда?
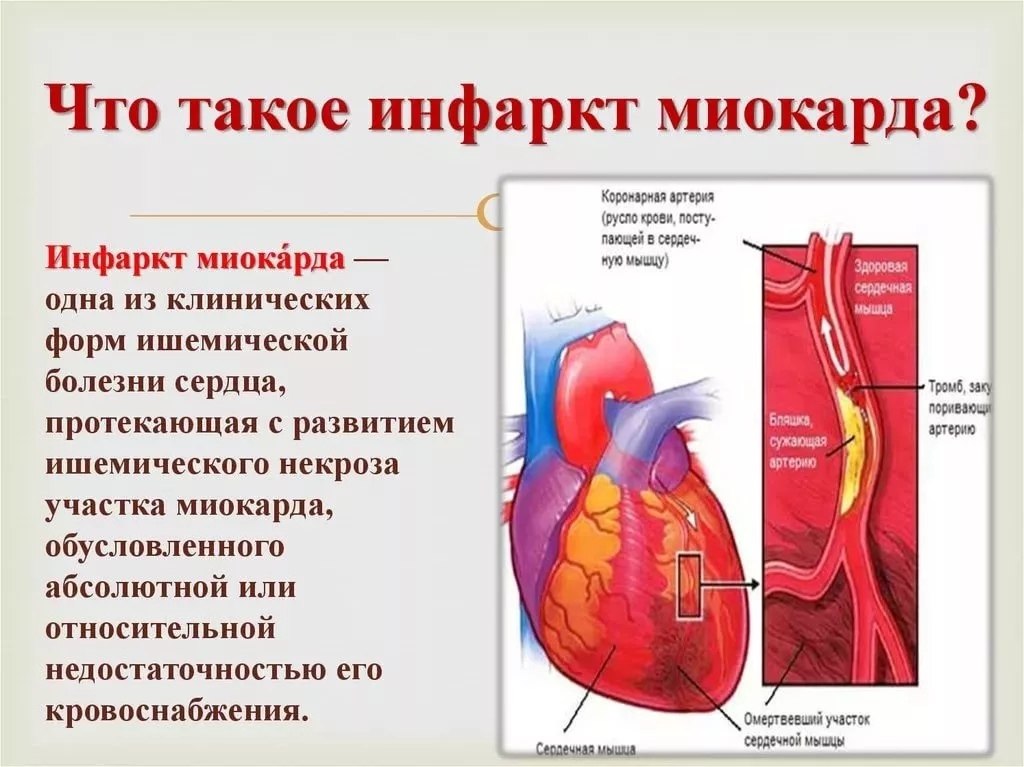
Инфаркт миокарда — это некроз (омертвение) участка сердца, в котором нарушено кровоснабжение. Заболевание очень распространенное (среди мужчин старше 40 лет, инфаркт, в среднем, случается у пяти из каждой тысячи) и очень опасное — смертность до 40-45%, при отсутствии лечения. Очень опасны фатальные осложнения инфаркта — кардиогенный шок, отёк легких, фибрилляция желудочков, разрыв (тампонада) миокарда, атриовентркулярная блокада, тромбоэмболические осложнения — ОНМК, мезентериальный тромбоз и т.п.
Очень опасны фатальные осложнения инфаркта — кардиогенный шок, отёк легких, фибрилляция желудочков, разрыв (тампонада) миокарда, атриовентркулярная блокада, тромбоэмболические осложнения — ОНМК, мезентериальный тромбоз и т.п.
Как Вы знаете, сердце — это главный орган, обеспечивающий кровоснабжение человека. Сердце состоит из четырех полостей (правого и левого предсердия, правого и левого желудочков). От левого желудочка отходит аорта (самый большой сосуд в теле человека), от аорты отходят левая и правая коронарные артерии, которые непосредственно осуществляют кровоснабжение миокарда. В течение жизни в стенках коронарных артерий откладываются атеросклеротические бляшки.
Этапы формирования атеросклеротической бляшки с развитием тромбоза коронарной артерии
Когда атеросклеротическая бляшка сужает просвет коронарной артерии на 90 и более процентов, этот участок миокарда испытывает дефицит кислорода и развивается его ишемическое повреждение. Если артерию закрывает тромб или если просвет артерии полностью зарастает атеросклеротической бляшкой, то развивается инфаркт (некроз, омертвение) такого участка миокарда. В связи с этим очень важно как можно раньше восстановить кровоток на поврежденном участке. На видео это представлено в коротком ролике:
Если артерию закрывает тромб или если просвет артерии полностью зарастает атеросклеротической бляшкой, то развивается инфаркт (некроз, омертвение) такого участка миокарда. В связи с этим очень важно как можно раньше восстановить кровоток на поврежденном участке. На видео это представлено в коротком ролике:
Инфаркт миокарда различается по локализации (может быть передний, нижний, боковой, задний инфаркт левого желудочка, инфаркт правого желудочка и различные варианты сочетаний), по объему поражения (Q-wave/non-Q-wave — трансмуральный/нетрансмуральный), по анатомии (субэндокардиальный, трансмуральный, субэпикардиальный), по стадиям развития (острейший период, острый, подострый, период рубцевания).
V. Современные технологии лечения инфаркта миокарда
Для консервативного лечения инфаркта используют препараты, влияющие на свертывающую систему крови — ацетилсалициловую кислоту (аспирин), гепарин и его производные.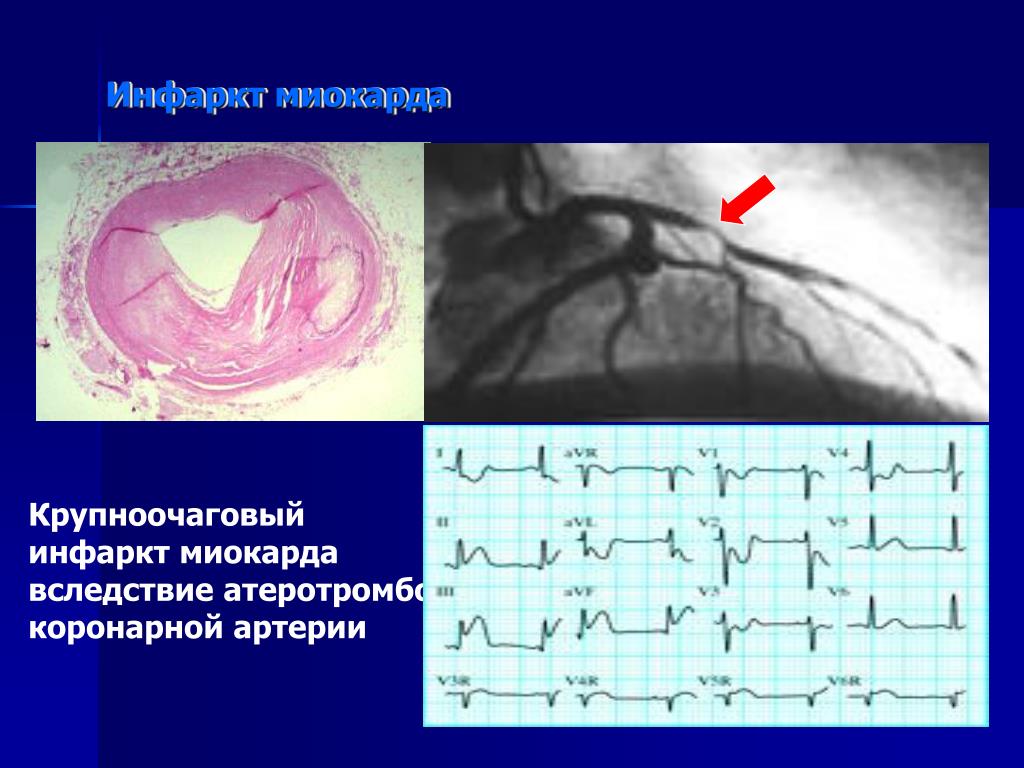 С 80-х годов ХХ века для «растворения» тромбов в коронарных артериях используют тромболитические препараты (стрептазу, стрептокиназу, альтеплазу, метализу и т.д.). Тромболитики снизили смертность при инфаркте миокарда, но их использование ограничено в связи с высокой вероятностью развития кровотечений. С 90-х годов ХХ века для лечения инфаркта миокарда используется экстренная чрескожная транслюминальная баллонная коронарная ангиопластика (ЧТКА), которую чуть позже стали сочетать со стентированием коронарных артерий.
С 80-х годов ХХ века для «растворения» тромбов в коронарных артериях используют тромболитические препараты (стрептазу, стрептокиназу, альтеплазу, метализу и т.д.). Тромболитики снизили смертность при инфаркте миокарда, но их использование ограничено в связи с высокой вероятностью развития кровотечений. С 90-х годов ХХ века для лечения инфаркта миокарда используется экстренная чрескожная транслюминальная баллонная коронарная ангиопластика (ЧТКА), которую чуть позже стали сочетать со стентированием коронарных артерий.
В таких рентгеноперационных проводятся
экстренные коронарографии и стентирование коронарных артерий
В Красноярске такой вид лечения для экстренных пациентов с 1999 года проводится в Краевой клинической больнице . Позднее количество клиник, в которых выполняется ЧТКА, увеличилось до пяти (ККБ, 20-я больница, БСМП, СКЦ ФМБА, ФЦ ССХ). На сегодняшний день В КРУГЛОСУТОЧНОМ РЕЖИМЕ ЭКСТРЕННЫЕ КОРОНАРНЫЕ АНГИОПЛАСТИКИ в Красноярске выполняются в Краевой больнице, БСМП и 20-й больнице. По словам министра здравоохранения Красноярского края в нашем крае «летальность при остром инфаркте миокарда составила 10,4% при среднероссийском показателе 15,8%»
На сегодняшний день В КРУГЛОСУТОЧНОМ РЕЖИМЕ ЭКСТРЕННЫЕ КОРОНАРНЫЕ АНГИОПЛАСТИКИ в Красноярске выполняются в Краевой больнице, БСМП и 20-й больнице. По словам министра здравоохранения Красноярского края в нашем крае «летальность при остром инфаркте миокарда составила 10,4% при среднероссийском показателе 15,8%»
Этапы восстановления коронарного кровотока с помощью стента
В крае с 2016 года высокотехнологичную помощь пациентам с острым коронарным синдромом (инфаркт и связанные с ним состояния) оказывают в Ачинске и Канске .
VI. Какие факторы предрасполагают к развитию острого инфаркта миокарда?
1) Мужской пол
2) Возраст — старше 40 лет
3) Курение (в т.ч. — пассивное)
4) Злоупотребление алкоголем
5) Малоподвижный образ жизни
6) Ожирение
7) Сахарный диабет
8) Нарушение обмена холестерина (избыток «плохого» холестерина ЛПНП, недостаток «хорошего» холестерина ЛПВП, высокий уровент триглицеридов)
9) Гипертоническая болезнь (артериальная гипертензия)
10) Наличие стенокардии напряжения или перенесенного в прошлом инфаркта миокарда
11) Перенесенные стафилококковые и стрептококковые инфекции, ревмокардит (инфекционный фактор)
12) Проживание в условиях загрязненной атмосферы (экологический фактор)
VII.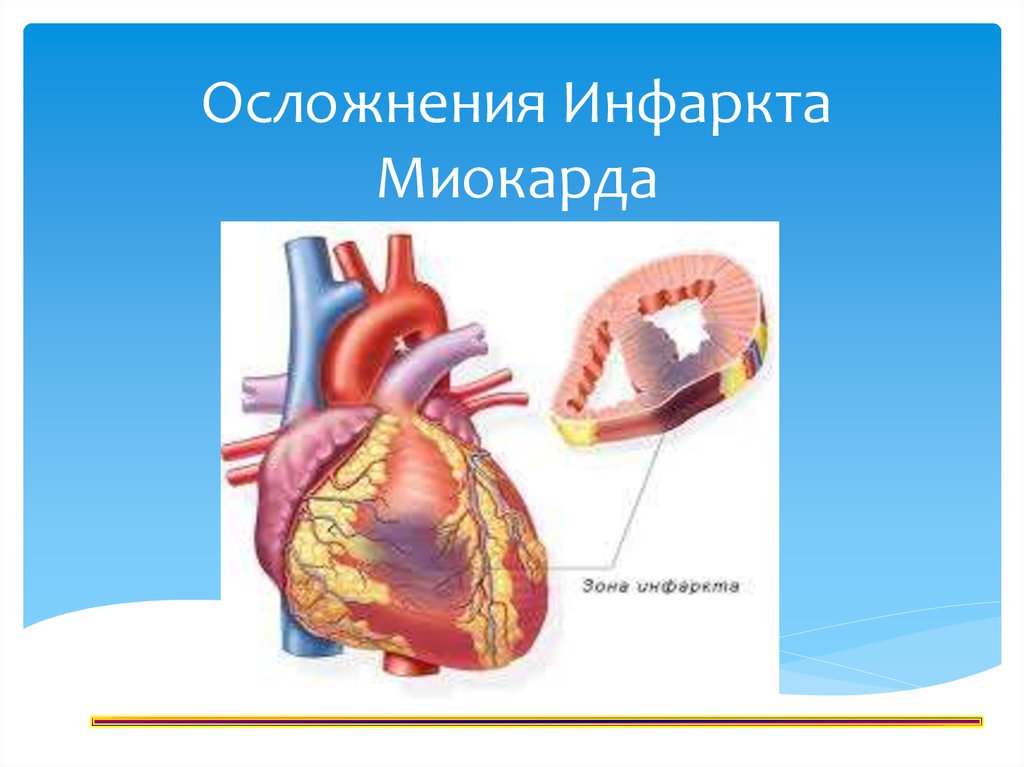 Что сделать для того чтобы избежать инфаркта миокарда?
Что сделать для того чтобы избежать инфаркта миокарда?
Эти рекомендации общеизвестны — вести здоровый образ жизни, соблюдать диету, поддерживать нормальный вес и соответствующий возрасту уровень физической активности, не курить, не злоупотреблять алкоголем. Но если во время физической нагрузки Вы стали отмечать появление жгучей боли за грудиной, проходящей в покое, одышки при обычном уровне физической нагрузки, то Вам необходимо обратиться к кардиологу. Кардиолог во время приема определит тактику Вашего обследования и лечения.
Как правило в обследование входит сбор анализов, запись ЭКГ, эхокардиография (УЗИ сердца), при необходимости — холтеровское мониторирование ЭКГ, суточное мониторирование артериального давления, нагрузочные пробы велоэргометрия или тредмил-тест. Если ситуация вызывает серьезные опасения, то кардиолог направит пациента на инвазивное диагностическое исследование в стационар — коронарографию, по результатам которой может быть определена дальнейшая тактика лечения (консервативная терапия, малоинвазивное вмешательство, АКШ).
Для профилактики инфаркта миокарда кардиолог может назначить некоторые препараты. Например, дезагреганты (ацетилсалициловую кислоту, клопидогрель), бета-адреноблокаторы, ингибиторы АПФ, статины (для снижения риска прогрессирования атеросклероза).
Любую болезнь проще предотвратить, чем лечить. Тем более такую тяжелую, как острый инфаркт миокарда. Не ждите до последнего — запишитесь на приём к кардиологу.
#рхмдл
Инфаркт миокарда без подъема сегмента ST и тяжелое заболевание периферических артерий у 20-летнего подростка с перинатально приобретенным вирусом иммунодефицита человека
На этой странице риск сердечно-сосудистых заболеваний, в том числе острого коронарного синдрома (ОКС). Пациенты с перинатально приобретенным ВИЧ могут подвергаться повышенному риску из-за самой вирусной инфекции и воздействия ВААРТ внутриутробно или в рамках лечения. У 20-летней женщины с трансплацентарной ВИЧ-инфекцией появились симптомы транзиторной афазии, головной боли, сердцебиения и нечеткости зрения. Она была госпитализирована по поводу гипертонической болезни с артериальным давлением 203/100 мм рт. Через несколько часов она пожаловалась на типичную боль в груди, а на ЭКГ была отмечена выраженная депрессия сегмента ST. Уровни тропонина I увеличились с 0,115 до 10,8. Ей сделали коронарографию, показывающую 95% стеноз правой коронарной артерии (ПКА) и тяжелое заболевание периферических артерий, включая тотальную окклюзию обеих общих подвздошных артерий и 95% инфраренальный аортальный стеноз с коллатеральным кровообращением. Ей было успешно проведено чрескожное вмешательство со стентом с лекарственным покрытием в середине ПКА. Пациенты с ВИЧ имеют повышенный риск сердечно-сосудистых заболеваний. Из них ишемическая болезнь сердца является одним из наиболее серьезных осложнений ВИЧ. Перинатально приобретенная ВИЧ-инфекция может быть фактором высокого риска сердечно-сосудистых заболеваний. У таких пациентов требуется высокая степень подозрения, особенно если они не соблюдают режим АРВТ.
Она была госпитализирована по поводу гипертонической болезни с артериальным давлением 203/100 мм рт. Через несколько часов она пожаловалась на типичную боль в груди, а на ЭКГ была отмечена выраженная депрессия сегмента ST. Уровни тропонина I увеличились с 0,115 до 10,8. Ей сделали коронарографию, показывающую 95% стеноз правой коронарной артерии (ПКА) и тяжелое заболевание периферических артерий, включая тотальную окклюзию обеих общих подвздошных артерий и 95% инфраренальный аортальный стеноз с коллатеральным кровообращением. Ей было успешно проведено чрескожное вмешательство со стентом с лекарственным покрытием в середине ПКА. Пациенты с ВИЧ имеют повышенный риск сердечно-сосудистых заболеваний. Из них ишемическая болезнь сердца является одним из наиболее серьезных осложнений ВИЧ. Перинатально приобретенная ВИЧ-инфекция может быть фактором высокого риска сердечно-сосудистых заболеваний. У таких пациентов требуется высокая степень подозрения, особенно если они не соблюдают режим АРВТ.
1. Введение
Инфекция, вызванная вирусом иммунодефицита человека (ВИЧ), связана с повышенным риском сердечно-сосудистых заболеваний посредством различных механизмов, включая преждевременный атеросклероз из-за воспаления эндотелия и дисфункции тромбоцитов, а также из-за терапии АРВТ с участием ингибиторов протеазы, что приводит к дислипидемии и резистентности к инсулину [1]. Одним из наиболее важных кардиологических проявлений является ишемическая болезнь сердца, приводящая к острому коронарному синдрому (ОКС). Пациенты с перинатально приобретенной ВИЧ-инфекцией могут подвергаться повышенному сердечному риску из-за сочетания внутриутробного воздействия ВИЧ и длительного воздействия кАРТ [2]. Мы представляем случай 20-летней афроамериканки, которая заразилась ВИЧ в результате трансплацентарной передачи и обратилась к нам с ОКС.
2. История болезни
20-летняя афроамериканка с ВИЧ-инфекцией с рождения, полученной трансплацентарным путем, поступила в отделение неотложной помощи с симптомами преходящей афазии, длящейся несколько секунд. Она описала сопутствующую головную боль, сердцебиение и нечеткость зрения в течение последних 24 часов. Помимо ВИЧ-инфекции, у нее не было других серьезных заболеваний в прошлом, и она отрицала какие-либо операции в прошлом. У нее не было истории употребления алкоголя или табака или употребления запрещенных наркотиков. При поступлении артериальное давление было 203/100 мм рт. ст., пульс был регулярным, 118 ударов в минуту. Остальная часть ее осмотра была связана с тахикардией, ощутимым дрожанием и смещением точки максимального импульса. Остаток физического осмотра был ничем не примечательным.
Она описала сопутствующую головную боль, сердцебиение и нечеткость зрения в течение последних 24 часов. Помимо ВИЧ-инфекции, у нее не было других серьезных заболеваний в прошлом, и она отрицала какие-либо операции в прошлом. У нее не было истории употребления алкоголя или табака или употребления запрещенных наркотиков. При поступлении артериальное давление было 203/100 мм рт. ст., пульс был регулярным, 118 ударов в минуту. Остальная часть ее осмотра была связана с тахикардией, ощутимым дрожанием и смещением точки максимального импульса. Остаток физического осмотра был ничем не примечательным.
Ее первоначальные лабораторные анализы выявили микроцитарную анемию (Hb 7,3, MCV 64), гипокалиемию (3,4 мэкв/л) и повышенный уровень креатинина (1,4 мг/дл). У нее также был повышенный уровень тропонина 0,115, а ее NT-proBNP был 23 245. Количество CD4 у нее составило 78 клеток/ мкл л, а вирусная нагрузка рибонуклеиновой кислоты ВИЧ-1 составила 9018 копий/мл. При поступлении ее электрокардиограмма (ЭКГ) показала синусовую тахикардию с частотой желудочковых сокращений в 100 с и некоторыми неспецифическими изменениями ST-T.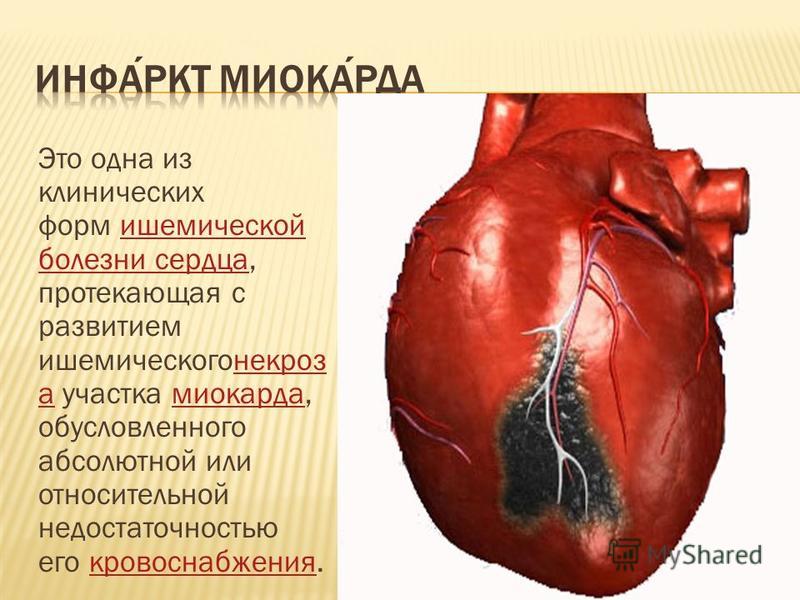 Ее рентгенограмма грудной клетки и компьютерная томография головного мозга были нормальными. Дальнейшая визуализация головного мозга, такая как МРТ, не проводилась. Она была госпитализирована в отделение интенсивной терапии в связи с неотложной гипертонической болезнью, и ей начали ставить капельницы с эсмололом. Однако уже через несколько часов после госпитализации она пожаловалась на типичную боль в груди. Повторная ЭКГ показала выраженную депрессию сегмента ST в нижнелатеральных отведениях, что свидетельствует об ишемии (рис. 1). Ей начали лечение по протоколу ОКС с аспирином, клопидогрелем и капельным введением нефракционированного гепарина. Эхокардиограмма выявила умеренную гипертрофию левого желудочка с дисфункцией левого желудочка от умеренной до тяжелой степени и фракцией выброса (ФВ) 30–35%. Уровень ее тропонина I увеличился с 0,115 до 10,8. Ей сделали коронарографию, которая показала 95% стеноз правой коронарной артерии (ПКА). Также выявлен стеноз дистального отдела аорты. В связи с этим открытием была выполнена периферическая КТ-ангиограмма для дальнейшей оценки артериальной системы, которая показала тяжелое заболевание периферических артерий, включая полную окклюзию обеих общих подвздошных артерий и 95% инфраренальный стеноз аорты с коллатеральным кровообращением (рис.
Ее рентгенограмма грудной клетки и компьютерная томография головного мозга были нормальными. Дальнейшая визуализация головного мозга, такая как МРТ, не проводилась. Она была госпитализирована в отделение интенсивной терапии в связи с неотложной гипертонической болезнью, и ей начали ставить капельницы с эсмололом. Однако уже через несколько часов после госпитализации она пожаловалась на типичную боль в груди. Повторная ЭКГ показала выраженную депрессию сегмента ST в нижнелатеральных отведениях, что свидетельствует об ишемии (рис. 1). Ей начали лечение по протоколу ОКС с аспирином, клопидогрелем и капельным введением нефракционированного гепарина. Эхокардиограмма выявила умеренную гипертрофию левого желудочка с дисфункцией левого желудочка от умеренной до тяжелой степени и фракцией выброса (ФВ) 30–35%. Уровень ее тропонина I увеличился с 0,115 до 10,8. Ей сделали коронарографию, которая показала 95% стеноз правой коронарной артерии (ПКА). Также выявлен стеноз дистального отдела аорты. В связи с этим открытием была выполнена периферическая КТ-ангиограмма для дальнейшей оценки артериальной системы, которая показала тяжелое заболевание периферических артерий, включая полную окклюзию обеих общих подвздошных артерий и 95% инфраренальный стеноз аорты с коллатеральным кровообращением (рис.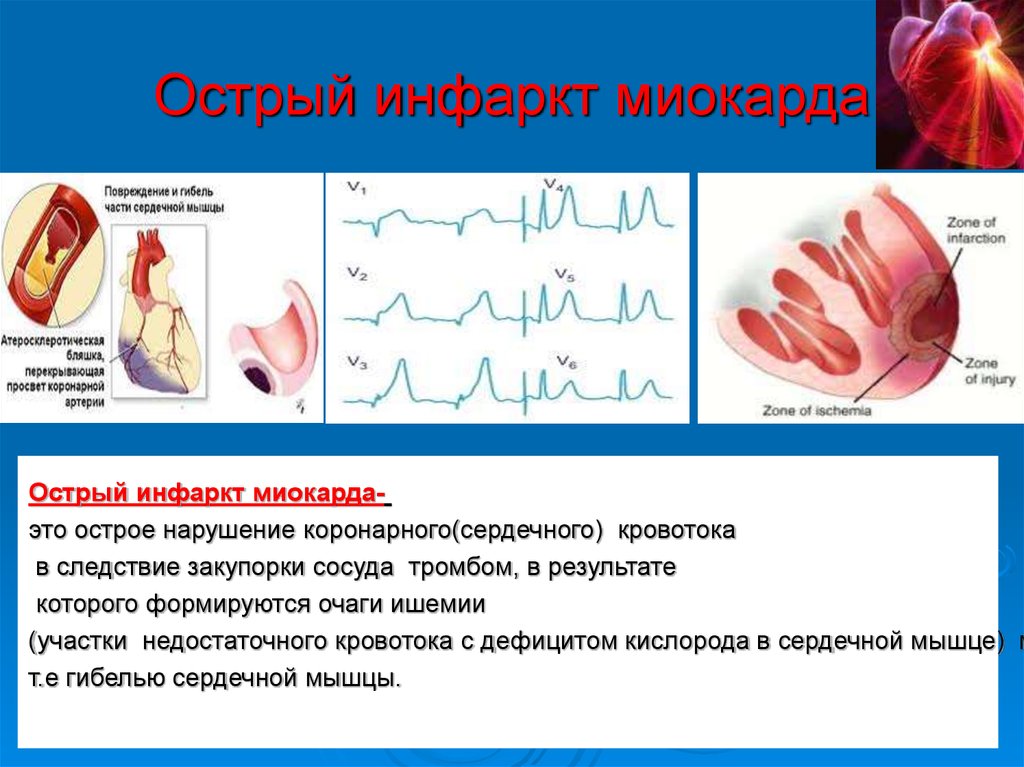 2(а) и 2( б)). Ей было успешно проведено чрескожное вмешательство со стентом с лекарственным покрытием в середине ПКА. Пациент был выписан на двойную антитромбоцитарную терапию, высокоинтенсивный статин, бета-блокатор и спиронолактон, а также АРВТ.
2(а) и 2( б)). Ей было успешно проведено чрескожное вмешательство со стентом с лекарственным покрытием в середине ПКА. Пациент был выписан на двойную антитромбоцитарную терапию, высокоинтенсивный статин, бета-блокатор и спиронолактон, а также АРВТ.
3. Обсуждение
Пациенты с ВИЧ-инфекцией подвержены повышенному риску сердечно-сосудистых заболеваний [3].
Из них ОКС в настоящее время является одним из наиболее серьезных осложнений ВИЧ. С появлением эффективных антиретровирусных препаратов и, как следствие, увеличения продолжительности жизни пациентов у ВИЧ-инфицированных пациентов наблюдается повышенный риск инфаркта миокарда по сравнению с населением в целом в западных странах [4]. ВИЧ-инфекция приводит к хронической иммунной активации, которая играет роль в патогенезе ВИЧ-ассоциированного атеросклероза и ИБС [5]. Пост и др. изучали связь между ВИЧ-инфекцией и субклиническим атеросклерозом с помощью КТ-ангиографии. Они обнаружили, что бляшки коронарных артерий, особенно некальцинированные бляшки, более распространены и обширны у ВИЧ-инфицированных мужчин, независимо от факторов риска ИБС [6]. У нашего пациента, хотя ни одно из визуализирующих исследований не сообщало об атеросклерозе, нельзя исключать субклинический атеросклероз. Также у нашего пациента возникло подозрение на фиброзно-мышечную дисплазию, учитывая данные КТ-ангиограммы, что можно объяснить дисфункцией эндотелия сосудов вследствие ВИЧ-инфекции. Известно, что эндотелиальная дисфункция является одним из важных механизмов воздействия ВИЧ на кровеносные сосуды. В исследовании Torriani et al. было показано, что функция эндотелия улучшается после начала АРТ [7].
У нашего пациента, хотя ни одно из визуализирующих исследований не сообщало об атеросклерозе, нельзя исключать субклинический атеросклероз. Также у нашего пациента возникло подозрение на фиброзно-мышечную дисплазию, учитывая данные КТ-ангиограммы, что можно объяснить дисфункцией эндотелия сосудов вследствие ВИЧ-инфекции. Известно, что эндотелиальная дисфункция является одним из важных механизмов воздействия ВИЧ на кровеносные сосуды. В исследовании Torriani et al. было показано, что функция эндотелия улучшается после начала АРТ [7].
ВИЧ-инфекция связана с повышенным риском острого инфаркта миокарда, хотя механизм этого до конца не ясен [8]. Исследования показали, что как ВИЧ-инфекция, так и сопутствующее применение АРТ играют роль в повышении риска ОИМ. Однако основной причиной может быть заражение самим вирусом, поскольку исследования показали, что подавление вирусной нагрузки приводит к снижению риска сердечно-сосудистых заболеваний [9]. ВИЧ-ассоциированная кардиомиопатия является значимым проявлением кардиальной патологии у ВИЧ-инфицированных пациентов. Наиболее частым проявлением является диастолическая дисфункция левого желудочка [10], хотя систолическая дисфункция также наблюдается с умеренной частотой, особенно среди нелеченных ВИЧ-инфицированных пациентов. В проспективном многоцентровом исследовании 19У 6 детей, инфицированных ВИЧ путем вертикальной передачи, была получена исходная эхокардиограмма и динамическое наблюдение каждые 4 месяца в течение 2 лет. Исследование показало, что субклинические аномалии сердца, такие как дилатационная кардиомиопатия (снижение сократительной способности и дилатация) и неадекватная гипертрофия ЛЖ, обычно наблюдаются как часть перинатально приобретенного ВИЧ [11].
Наиболее частым проявлением является диастолическая дисфункция левого желудочка [10], хотя систолическая дисфункция также наблюдается с умеренной частотой, особенно среди нелеченных ВИЧ-инфицированных пациентов. В проспективном многоцентровом исследовании 19У 6 детей, инфицированных ВИЧ путем вертикальной передачи, была получена исходная эхокардиограмма и динамическое наблюдение каждые 4 месяца в течение 2 лет. Исследование показало, что субклинические аномалии сердца, такие как дилатационная кардиомиопатия (снижение сократительной способности и дилатация) и неадекватная гипертрофия ЛЖ, обычно наблюдаются как часть перинатально приобретенного ВИЧ [11].
У нашего пациента систолическая функция была снижена с фракцией выброса 30–35%, а допплеровские показатели соответствовали диастолической дисфункции 1-й степени. Этиология кардиомиопатии пациента может быть связана с длительно существующей артериальной гипертензией, а также с ВИЧ-инфекцией.
У нашей пациентки в анамнезе было известное несоблюдение режима лечения ВААРТ, а количество CD4 у нее было низким на момент поступления с высокой вирусной нагрузкой.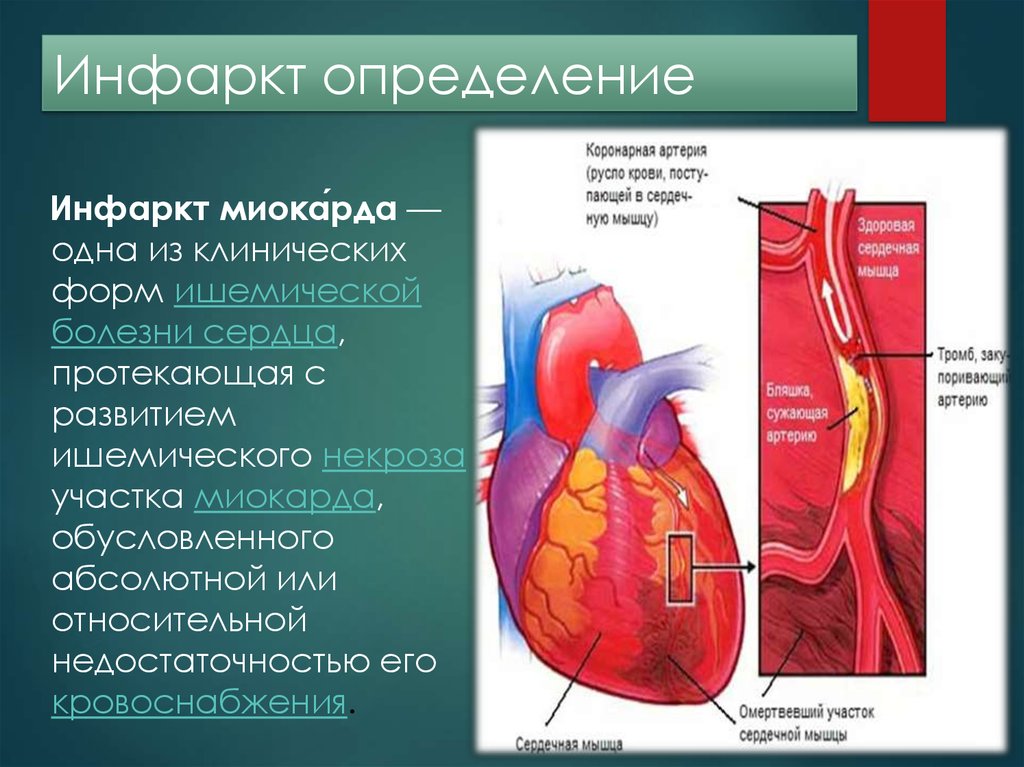 Таким образом, мы можем предположить, что неконтролируемая репликация вируса у нашего пациента была одним из основных факторов риска сердечно-сосудистых заболеваний. Многие исследования показали, что приверженность ВААРТ является критическим поведением, лежащим в основе многих долгосрочных исходов у детей и подростков с ВИЧ [12]. Таким образом, это будет одной из основных проблем, наблюдаемых у нашего пациента, и потребует консультирования пациента и его семьи.
Таким образом, мы можем предположить, что неконтролируемая репликация вируса у нашего пациента была одним из основных факторов риска сердечно-сосудистых заболеваний. Многие исследования показали, что приверженность ВААРТ является критическим поведением, лежащим в основе многих долгосрочных исходов у детей и подростков с ВИЧ [12]. Таким образом, это будет одной из основных проблем, наблюдаемых у нашего пациента, и потребует консультирования пациента и его семьи.
Другим вариантом, который также рассматривался, был ВИЧ-ассоциированный артериит Такаясу (ТА), который описан Американским колледжем ревматологов как ВИЧ-ассоциированное ревматическое заболевание и может проявляться ОКС. Особенности, которые привели к рассмотрению этого, включали ее возраст до 40 лет, артериальную гипертензию, КТ, показывающую диффузное сужение в дистальном отделе аорты, и заметное повышение СОЭ/СРБ [13]. У нашего пациента не было аневризм, которые, хотя и хорошо описаны в литературе, не являются патогномоничными для ТА [14].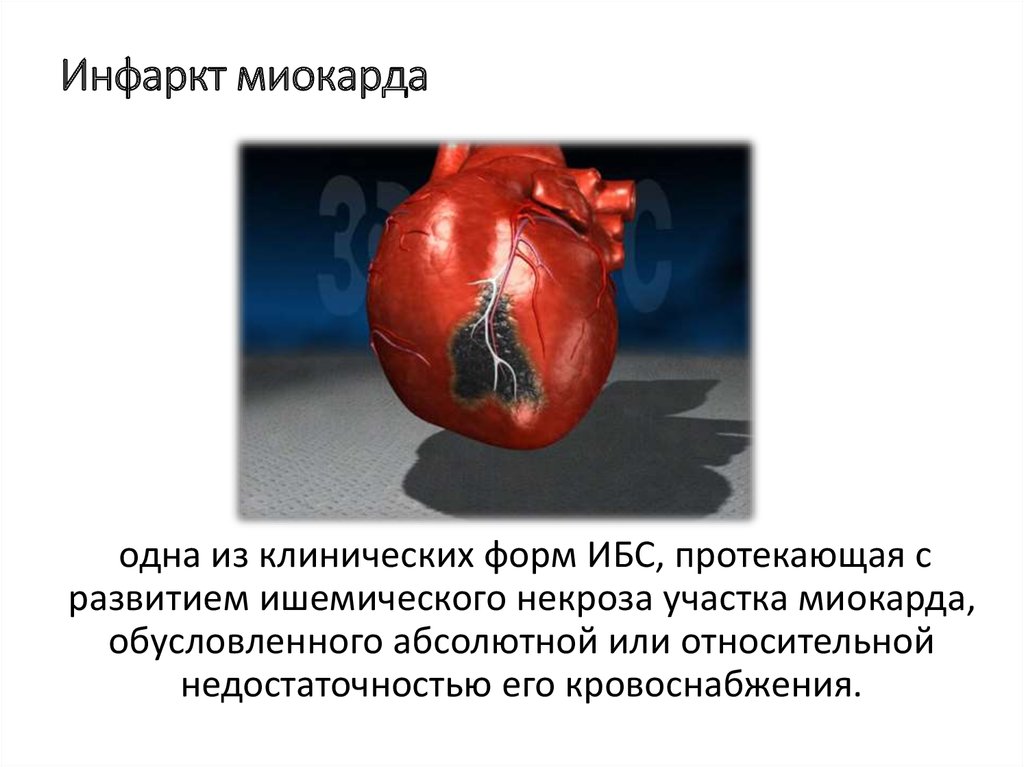
4. Заключение
Таким образом, мы пришли к выводу, что перинатально приобретенная ВИЧ-инфекция может быть фактором высокого риска сердечно-сосудистых заболеваний. У нашей пациентки тот факт, что она не соблюдала режим лечения, также подвергал ее риску развития ускоренного атеросклероза. У таких пациентов требуется высокая степень подозрения, особенно если они не соблюдают режим АРВТ. Необходимы дальнейшие исследования для оценки риска сердечно-сосудистых заболеваний и разработки руководящих принципов управления рисками сердечно-сосудистых заболеваний.
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов.
Ссылки
В. А. Триант, «Сердечно-сосудистые заболевания и ВИЧ-инфекция», Current HIV/AIDS Reports , vol. 10, нет. 3, стр. 199–206, 2013 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
S.E. Lipshultz, S.
 Chanock, S.P. Sanders, S.D. Colan, A. Perez-Atayde и K. McIntosh, «Сердечно-сосудистые проявления инфекции вируса иммунодефицита человека у младенцев и детей», Американский журнал кардиологии , том. 63, нет. 20, стр. 1489–1497, 1989.
Chanock, S.P. Sanders, S.D. Colan, A. Perez-Atayde и K. McIntosh, «Сердечно-сосудистые проявления инфекции вируса иммунодефицита человека у младенцев и детей», Американский журнал кардиологии , том. 63, нет. 20, стр. 1489–1497, 1989.Посмотреть по адресу:
Сайт издателя | Google Scholar
Т. Ван, Р. Йи, Л. А. Грин, С. Челванамби, М. Сеймец и М. Клаусс, «Повышение риска сердечно-сосудистых заболеваний у ВИЧ-положительного населения, получающего АРТ: потенциальная роль ВИЧ-неф» и Tat», Сердечно-сосудистая патология , том. 24, нет. 5, стр. 279–282, 2015.
Посмотреть по адресу:
Сайт издателя | Академия Google
F. Boccara, S. Lang, C. Meuleman et al., «ВИЧ и ишемическая болезнь сердца: время для лучшего понимания», Journal of the American College of Cardiology , vol. 61, нет.
 5, стр. 511–523, 2013 г.
5, стр. 511–523, 2013 г.Посмотреть по адресу:
Сайт издателя | Google Scholar
С. М. Кроу, С. Л. В. Вестхорп, Н. Мухамедова, А. Яворовски, Д. Свиридов и М. Букринский, «Макрофаги: пересечение ВИЧ-инфекции и атеросклероза», Journal of Leukocyte Biology , том. 87, нет. 4, стр. 589–598, 2010.
Посмотреть по адресу:
Сайт издателя | Google Scholar
WS Post, M. Budoff, L. Kingsley et al., «Ассоциации между ВИЧ-инфекцией и субклиническим коронарным атеросклерозом», Annals of Internal Medicine , vol. 160, нет. 7, стр. 458–467, 2014.
Посмотреть по адресу:
Сайт издателя | Google Scholar
F. J. Torriani, L. Komarow, R. A. Parker et al., «Эндотелиальная функция у лиц, инфицированных вирусом иммунодефицита человека, ранее не получавших антиретровирусную терапию, до и после начала мощной антиретровирусной терапии.
 Исследование ACTG (группа клинических исследований по СПИДу) 5152s»9.0017 Журнал Американского колледжа кардиологов , том. 52, нет. 7, стр. 569–576, 2008 г.
Исследование ACTG (группа клинических исследований по СПИДу) 5152s»9.0017 Журнал Американского колледжа кардиологов , том. 52, нет. 7, стр. 569–576, 2008 г.Посмотреть по адресу:
Сайт издателя | Google Scholar
M. S. Freiberg, CCH Chang, LH Kuller et al., «ВИЧ-инфекция и риск острого инфаркта миокарда», JAMA Internal Medicine , vol. 173, нет. 8, с. 614, 2013.
Посмотреть по адресу:
Сайт издателя | Google Scholar
У. М. Эль-Садр, Д. Абрамс, М. Лоссо, Х.-Т. General De Agudos, JM Ramos Mejia и C. Rappoport, «Прерывание антиретровирусного лечения на основе подсчета CD4+», стр. Медицинский журнал Новой Англии , том. 355, нет. 22, стр. 2283–2296, 2006.
Посмотреть по адресу:
Сайт издателя | Google Scholar
J.
 S. Cardoso, B. Moura, L. Martins, A. Mota-Miranda, F. R. Goncalves и H. Lecour, «Дисфункция левого желудочка у пациентов, инфицированных вирусом иммунодефицита человека (ВИЧ)», International Journal of Кардиология , вып. 63, нет. 1, стр. 37–45, 1998.
S. Cardoso, B. Moura, L. Martins, A. Mota-Miranda, F. R. Goncalves и H. Lecour, «Дисфункция левого желудочка у пациентов, инфицированных вирусом иммунодефицита человека (ВИЧ)», International Journal of Кардиология , вып. 63, нет. 1, стр. 37–45, 1998.Посмотреть по адресу:
Сайт издателя | Академия Google
S. E. Lipshultz, K. A. Easley, E. J. Orav et al., «Структура и функция левого желудочка у детей, инфицированных вирусом иммунодефицита человека: проспективное многоцентровое исследование ВИЧ P2C2», Circulation , vol. 97, нет. 13, стр. 1246–1256, 1998.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Р. К. Вриман, М. Л. Скэнлон, М. С. МакГенри и В. М. Ньяндико, «Физические и психологические последствия ВИЧ-инфекции и ее лечение у перинатально инфицированных ВИЧ детей», стр.
 9.0017 Журнал Международного общества по СПИДу , том. 18, нет. 7, 2015.
9.0017 Журнал Международного общества по СПИДу , том. 18, нет. 7, 2015.Посмотреть по адресу:
Сайт издателя | Google Scholar
В. П. Аренд, Б. А. Мишель, Д. А. Блох и др., «Американский колледж ревматологии, 1990 г., критерии классификации артериита Такаясу», Arthritis and Rheumatism , vol. 33, нет. 8, стр. 1129–1134, 2010.
Посмотреть по адресу:
Сайт издателя | Google Scholar
C. Маркс и С. Кусков, «Картины артериальных аневризм при приобретенном иммунодефиците», Всемирный журнал хирургии , том. 19, нет. 1, стр. 127–132, 1995.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Copyright
Copyright © 2018 Purva Sharma et al. Это статья с открытым доступом, распространяемая в соответствии с лицензией Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии надлежащего цитирования оригинальной работы.
ВЛИЯНИЕ ПОЛОВЫХ РАЗЛИЧИЙ НА ЭФФЕКТИВНОСТЬ И БЕЗОПАСНОСТЬ РЕПЕРФУЗИОННОЙ ТЕРАПИИ ИНФАРКТА МИОКАРДА С ПОДЪЕМОМ СЕГМЕНТА ST (ДАННЫЕ РЕТРОСПЕКТИВНОГО ОДНОЦЕНТРОВОГО ИССЛЕДОВАНИЯ – ГОСПИТАЛЬНЫЙ ПЕРИОД) | Немик
1. Armstrong PW, Gershlick AH, Goldstein P, et al. Следственная группа СТРИМ. Фибринолиз или первичное ЧКВ при инфаркте миокарда с подъемом сегмента ST. N Engl J Med 2013; 15: 87-1379.
2. Бхатт Н.С., Солпур А., Балан П. и др. Сравнение внутрибольничных исходов при низкодозной фибринолитической терапии с последующим неотложным чрескожным коронарным вмешательством по сравнению с только чрескожным коронарным вмешательством для лечения инфаркта миокарда с подъемом сегмента ST. Am J Cardiol 2013; 111: 1576-9.
3. Мигель-Бальса Э., Латур-Перес Дж., Баеза-Роман А. и др. Доступность реперфузионной терапии у женщин с острым инфарктом миокарда: влияние на госпитальную смертность. J Женское здоровье (Larchmt) 2015; 24: 8-882.
4. Otten AM, Maas AH, Ottervanger JP, et al. Зависит ли разница в исходах между мужчинами и женщинами, получавшими первичное чрескожное коронарное вмешательство, с возрастом? Гендерные различия в ИМпST, стратифицированные по возрасту. Группа изучения инфаркта миокарда в Зволле. Eur Heart J Acute Cardiovasc Care 2013; 4: 334-41.
Зависит ли разница в исходах между мужчинами и женщинами, получавшими первичное чрескожное коронарное вмешательство, с возрастом? Гендерные различия в ИМпST, стратифицированные по возрасту. Группа изучения инфаркта миокарда в Зволле. Eur Heart J Acute Cardiovasc Care 2013; 4: 334-41.
5. Sadowski M, Janion-Sadowska A, Marek G, Polonski L. Терапевтический подход и смертность у мужчин и женщин с инфарктом миокарда с подъемом сегмента ST. Пшегль Лек 2014; 3: 135-8.
6. Синкович А., Пико Н., Привсек М., Маркота А. Гендерные различия у пациентов с инфарктом миокарда с подъемом сегмента ST. Вена Клин Wochenschr 2015; 5: 9-263.
7. Kuhn L, Page K, Rahman MA, Worrall-Carter L. Гендерные различия в лечении и смертности пациентов с инфарктом миокарда с подъемом сегмента ST, поступивших в государственные больницы штата Виктория: ретроспективное исследование базы данных. Aust Crit Care 2015; 28:196-202.
8. Ван дер Меер М.Г., Нато Х.М., Ван дер Грааф Ю. и др. Худший исход у женщин с ИМпST: систематический обзор прогностических исследований.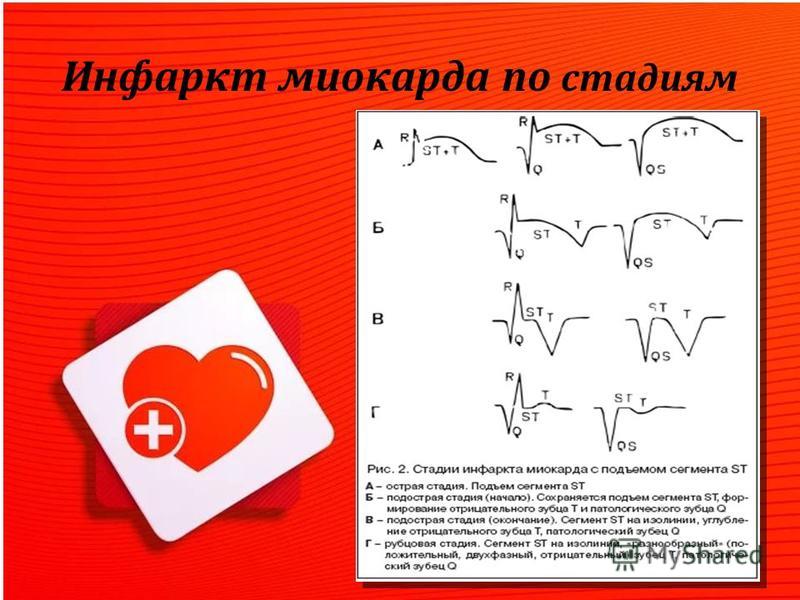 Евро Джей Клин Инвест 2015; 2: 226-35.
Евро Джей Клин Инвест 2015; 2: 226-35.
9. Lu HT, Nordin R, Wan Ahmad WA, et al. Половые различия в остром коронарном синдроме в многонациональном азиатском населении: результаты реестра малайзийской национальной базы данных сердечно-сосудистых заболеваний и острого коронарного синдрома (NCVD-ACS). Следователи НКВД. глобус сердце 2014; 4: 381-90.
10. Zheng X, Dreyer RP, Hu S, et al.; Китайская группа сотрудничества PEACE. Возрастные гендерные различия в ранней смертности после инфаркта миокарда с подъемом сегмента ST в Китае. Сердце 2015; 5: 349-55.
11. De Boer SP, Roos-Hesselink JW, van Leeuwen MA, et al. Превышение смертности женщин по сравнению с мужчинами после ЧКВ при ИМпST: анализ 11 931 пациента за 2000-2009 гг. Международный Кардиол 2014; 2: 456-63.
12. Barthelemy O, Degrell P, Berman E, et al. Половые различия после современного первичного чрескожного коронарного вмешательства по поводу инфаркта миокарда с подъемом сегмента ST. Arch Cardiovasc Dis 2015; 15: 1875-2136.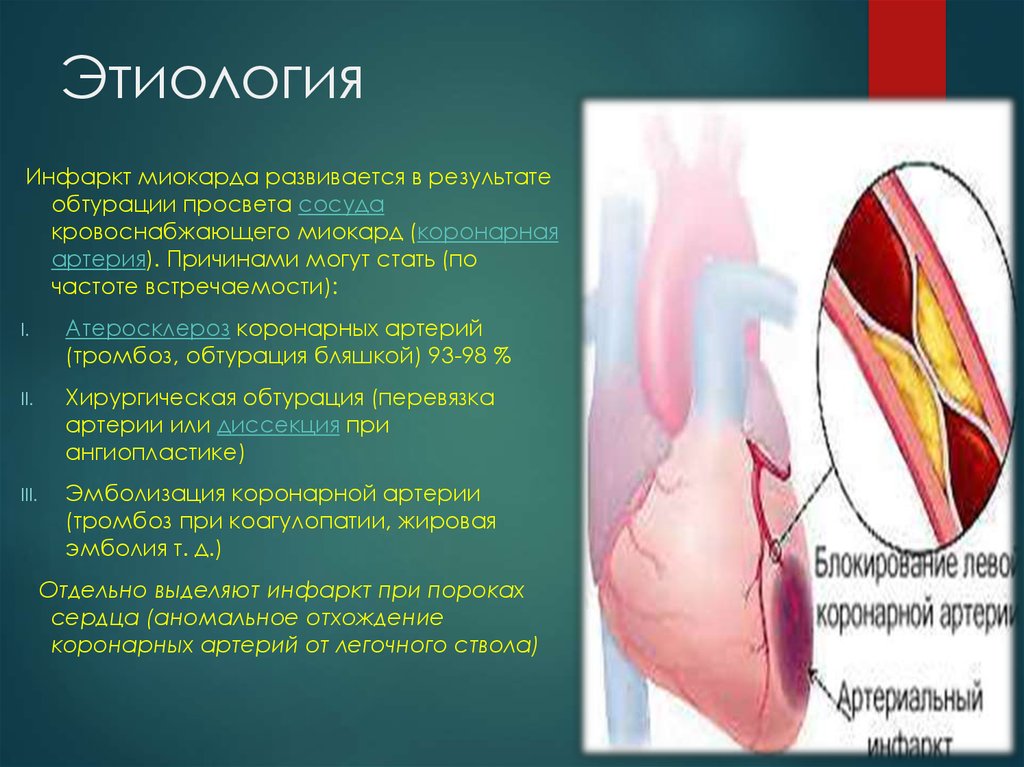
13. Бавиши С., Бангалор С., Патель Д. и др. Epub перед печатью. Краткосрочная и долгосрочная смертность у женщин и мужчин, перенесших первичную ангиопластику: всесторонний метаанализ. Международный Кардиол 2015; 198: 123-30.
14. Conrotto F, D’Ascenzo F, Humphries KH, et al. Метаанализ связанных с полом различий в исходах после первичного чрескожного вмешательства по поводу инфаркта миокарда с подъемом сегмента ST. J Интерв Кардиол 2015; 2: 132-40.
15. Biava LM, Scacciatella P, Calcagnile C, et al. Половые различия у пациентов с инфарктом миокарда с подъемом сегмента ST, перенесших первичное ЧКВ: долгосрочное исследование смертности. Cardiovasc Revasc Med 2015; 3: 135-40.
16. Lawesson SS, Alfredsson J, Fredrikson M, Swan E. Гендерный взгляд на краткосрочную и долгосрочную смертность при инфаркте миокарда с подъемом сегмента ST — отчет из регистра SWEDEHEART. Международный Кардиол 2013; 2: 1041-7.
17. Yu J, Mehran R, Grinfeld L, et al. Половые различия в кровотечениях и долгосрочных нежелательных явлениях после чрескожного коронарного вмешательства по поводу острого инфаркта миокарда: трехлетние результаты исследования HORIZONS-AMI. Катетер Cardiovasc Interv 2015; 3: 359-68.
Катетер Cardiovasc Interv 2015; 3: 359-68.
18. Кале Р., де Соуза Л., Перейра Х. и др. Первичная ангиопластика у женщин: данные Португальского регистра интервенционной кардиологии. Investigadores do Registo Nacional de Cardiologia de Intervencao. Преподобный Порт Кардиол 2014; 6: 353-61.
19. Birkemeyer R, Schneider H, Rillig A, et al. Означают ли гендерные различия в смертности от первичного ЧКВ различную приверженность рекомендованной терапии? многоцентровое наблюдение. BMC Cardiovasc Disord 2014; 14: 71.
20. Simon T, Puymirat E, Lucke V, et al. Острый инфаркт миокарда у женщин. Исходные характеристики, лечение и ранний результат. Реестр FAST-MI. Статья на французском языке au nom des researchurs FAST-MI 2010. Ann Cardiol Angeiol (Париж), 2013; 4: 221-6.
21. Dreyer RP, Beltrame JF, Tavella R, et al. Оценка гендерных различий во времени от двери до баллона при инфаркте миокарда с подъемом сегмента ST. Циркуляция сердца и легких, 2013 г .; 10: 861-9.
22. Rezaee ME, Brown JR, Conley SM, et al. Половые различия в догоспитальном и госпитальном лечении инфаркта миокарда с подъемом сегмента ST. Хосп Практ 2013; 2: 25-33.
Rezaee ME, Brown JR, Conley SM, et al. Половые различия в догоспитальном и госпитальном лечении инфаркта миокарда с подъемом сегмента ST. Хосп Практ 2013; 2: 25-33.
23. Wijnbergen I, Tijssen J, van ‘t Veer M, et al. Гендерные различия в отдаленных результатах после первичного чрескожного вмешательства по поводу инфаркта миокарда с подъемом сегмента ST. Катетер Cardiovasc Interv 2013; 3: 379-84.
24. Скелдинг К.А., Бога Г., Сарториус Дж. и соавт. Частота коронарографии и реваскуляризации среди мужчин и женщин с инфарктом миокарда и их связь со смертностью в течение одного года: анализ когорты инфаркта миокарда Гейзингера. Интервью Кардиол 2013; 1: 14-21.
25. Бхан В., Кантор В.Дж., Ян Р.Т. и др. Эффективность раннего инвазивного лечения после фибринолиза у мужчин по сравнению с женщинами с инфарктом миокарда с подъемом сегмента ST: анализ подгрупп из исследования рутинной ангиопластики и стентирования после фибринолиза для усиления реперфузии при остром инфаркте миокарда (TRANSFER-AMI). Am Heart J 2012; 3: 343-50.
Am Heart J 2012; 3: 343-50.
26. Кито В., Сипила Дж., Раутава П. Пол и внутрибольничная смертность от инфаркта миокарда с подъемом сегмента ST (из многобольничного общенационального регистрационного исследования 31 689 пациентов). Am J Cardiol 2015; 3: 303-6.
27. Панчоли С.Б., Шанта Г.П., Патель Т., Ческин Л.Дж. Половые различия в краткосрочной и долгосрочной смертности от всех причин среди пациентов с инфарктом миокарда с подъемом сегмента ST, получавших первичное чрескожное вмешательство: метаанализ. JAMA Intern Med 2014; 11: 1822-30.
28. Ван Х., Лю З., Чжан С. и др. Влияние пола на 30-дневные исходы у пациентов, перенесших первичное чрескожное коронарное вмешательство по поводу инфаркта миокарда с подъемом сегмента ST. Статья на китайском языке 2015 г .; 4: 7-323.
29. Lichtman JH, Wang Y, Jones SB, et al. Возрастные и половые различия в частоте внутрибольничных осложнений и смертности после процедур чрескожного коронарного вмешательства: данные NCDR.

 Chanock, S.P. Sanders, S.D. Colan, A. Perez-Atayde и K. McIntosh, «Сердечно-сосудистые проявления инфекции вируса иммунодефицита человека у младенцев и детей», Американский журнал кардиологии , том. 63, нет. 20, стр. 1489–1497, 1989.
Chanock, S.P. Sanders, S.D. Colan, A. Perez-Atayde и K. McIntosh, «Сердечно-сосудистые проявления инфекции вируса иммунодефицита человека у младенцев и детей», Американский журнал кардиологии , том. 63, нет. 20, стр. 1489–1497, 1989.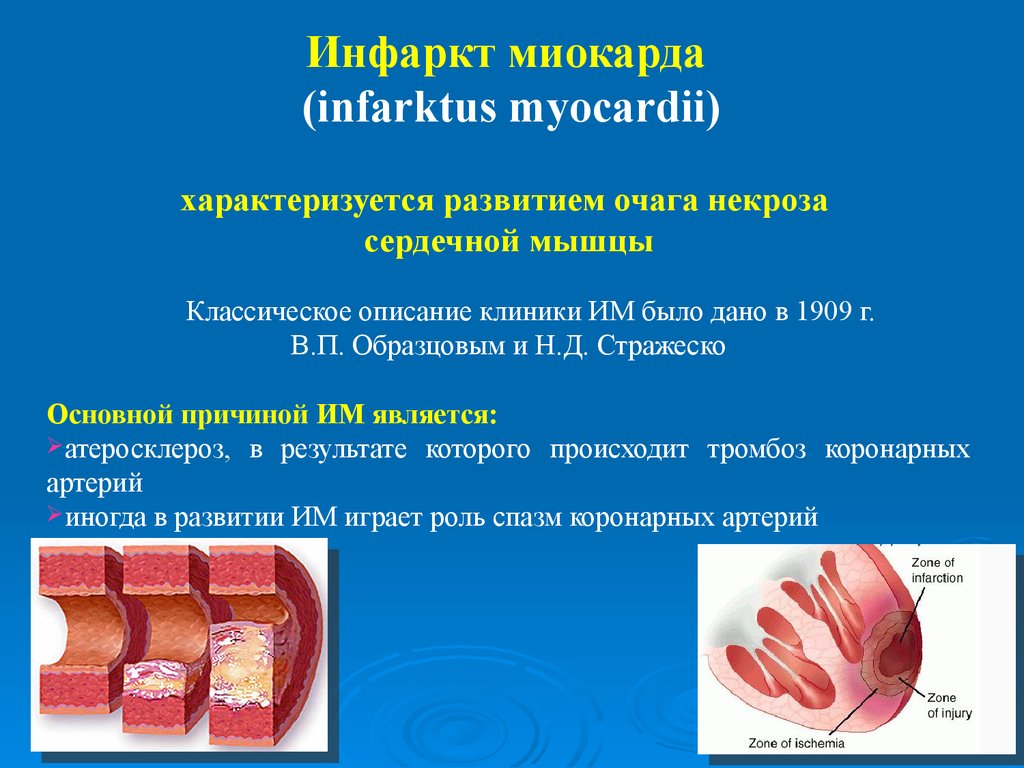 5, стр. 511–523, 2013 г.
5, стр. 511–523, 2013 г.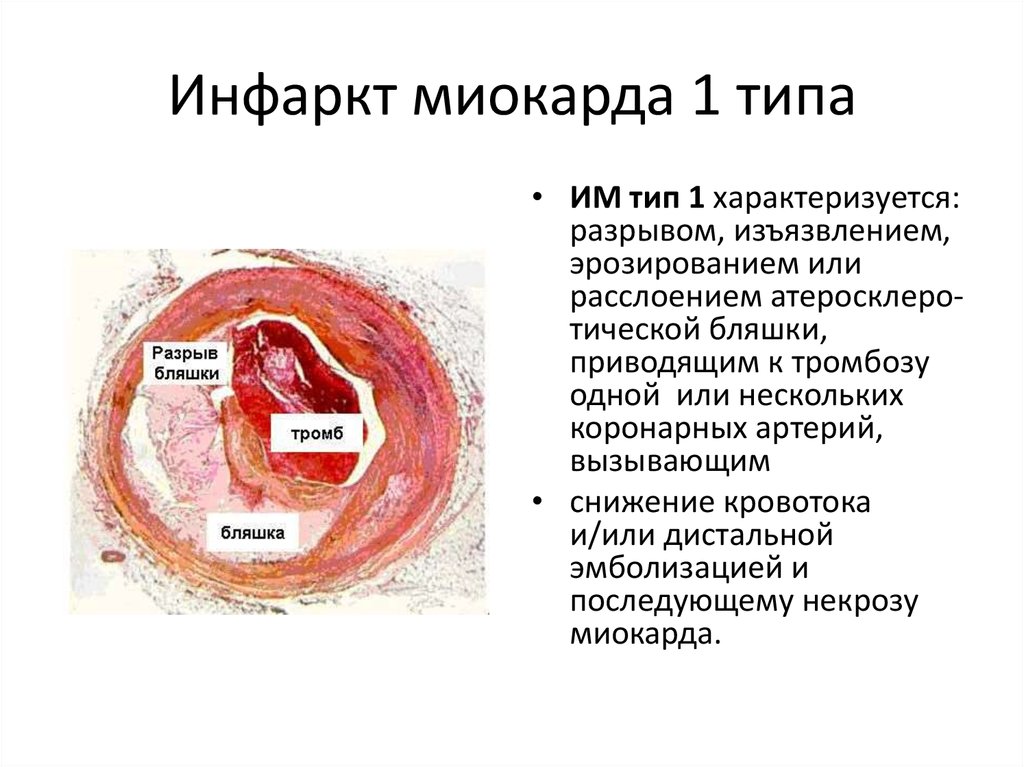 Исследование ACTG (группа клинических исследований по СПИДу) 5152s»9.0017 Журнал Американского колледжа кардиологов , том. 52, нет. 7, стр. 569–576, 2008 г.
Исследование ACTG (группа клинических исследований по СПИДу) 5152s»9.0017 Журнал Американского колледжа кардиологов , том. 52, нет. 7, стр. 569–576, 2008 г. S. Cardoso, B. Moura, L. Martins, A. Mota-Miranda, F. R. Goncalves и H. Lecour, «Дисфункция левого желудочка у пациентов, инфицированных вирусом иммунодефицита человека (ВИЧ)», International Journal of Кардиология , вып. 63, нет. 1, стр. 37–45, 1998.
S. Cardoso, B. Moura, L. Martins, A. Mota-Miranda, F. R. Goncalves и H. Lecour, «Дисфункция левого желудочка у пациентов, инфицированных вирусом иммунодефицита человека (ВИЧ)», International Journal of Кардиология , вып. 63, нет. 1, стр. 37–45, 1998. 9.0017 Журнал Международного общества по СПИДу , том. 18, нет. 7, 2015.
9.0017 Журнал Международного общества по СПИДу , том. 18, нет. 7, 2015.